Kieferknochenschwund verläuft bei vielen Menschen unbemerkt, oft schmerzlos, aber mit schwerwiegenden Folgen. Diese Erkrankung gefährdet nicht nur die Stabilität der Zähne, sondern kann langfristig auch die gesamte Mundgesundheit beeinträchtigen. Doch was genau verursacht Kieferknochenschwund, wie lässt er sich rechtzeitig erkennen und was kann man dagegen tun? Dieser Artikel richtet sich an alle, die aufgrund von Parodontitis, Zahnverlust oder anderen Ursachen von Kieferknochenschwund betroffen sein könnten und mehr über die Ursachen, die Erkennungsmerkmale und die Behandlungsmöglichkeiten zum Wiederaufbau oder Erhalt der Knochenmasse erfahren möchten.
In diesem Artikel erfahren Sie mehr über: Zahnknochenverlust: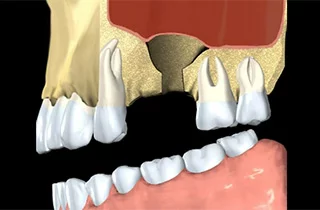
- Welche Symptome hat Kieferknochenschwund?
- Was sind die Ursachen von Kieferknochenschwund?
- Können Zähne mit Knochenschwund gerettet werden?
- Kann man die Knochendichte nach dem 30. Lebensjahr steigern?
- Was kann man tun, wenn sich der Kieferknochen zurückbildet? Kann man beheben?
Was ist Kieferknochenschwund?
Der Kieferknochenschwund ist in gewisser Weise der Osteoporose ähnlich, da beide den Verlust der Knochenmasse bedeuten, jedoch treten sie aus unterschiedlichen Gründen und mit unterschiedlichen Wirkmechanismen auf. Durch diese Erkrankung nimmt die Knochenmasse ab. Systemischer Knochenverlust wird von zahlreichen Faktoren beeinflusst, darunter hormonelle Veränderungen, Nährstoffmängel, genetische Veranlagung und das Ausmaß körperlicher Aktivität. Gegenüber vom generellen Knochenschwund, sind für Knochenschwund im Kiefer (auch Kieferknochenschwund genannt) andere Ursachen verantwortlich.
Welche Symptome hat Kieferknochenschwund?
Im generellen ist Kieferknochenschwund sehr unauffällig, denn er läuft schmerzlos ab. Jedoch ist im Endeffekt der gesamte Kiefer weniger belastbar.
Im fortgeschrittenen Zustand kann man die folgenden Symptome merken: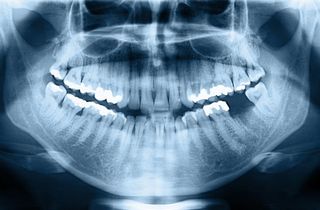
- das Zahnfleisch blutet beim Zähneputzen,
- rotes, geschwollenes und/oder empfindliches Zahnfleisch,
- Mundgeruch,
- lockere Zähne,
- Änderungen beim Aufeinanderpassen der Zähne.
Was sind die Ursachen von Kieferknochenschwund?
Kieferknochenschwund erfolgt meistens als Folge von Parodontose (auch Parodontitis) oder nach dem Verlust mehrerer Zähne, die nicht ersetzt worden sind. Paradontose ist eine Zahnfleischerkrankung, Eine schlechte Mundhygiene kann zur Entwicklung von Kieferknochenschwund beitragen, insbesondere wenn sie mit Faktoren wie genetischer Veranlagung oder fortgeschrittenem Alter einhergeht. Mundhygiene Wird diese Entzündung nicht rechtzeitig behandelt, entwickelt sie sich weiter zu einer Paradontose, welche dann schließlich zum Abbau des Kieferknochens führt.
Können Zähne mit Knochenschwund gerettet werden?
Ja, in vielen Fällen können Zähne trotz Knochenschwund erhalten werden – vorausgesetzt, es besteht noch ausreichende Reststabilität. Ziel der Therapie ist hier nicht in erster Linie der Wiederaufbau verlorener Knochenmasse, sondern die Entzündungskontrolle, Stabilisierung der vorhandenen Strukturen und das Stoppen des Fortschreitens. Entscheidend sind eine frühe Diagnose und konsequente Nachsorge.
Behandlung von Parodontitis (Zahnfleischerkrankungen): Durch eine systematische Parodontaltherapie werden bakterielle Beläge unterhalb des Zahnfleischrandes entfernt. Dies reduziert Entzündungen und stoppt den weiteren Abbau des Zahnhalteapparates. Bei Bedarf können lokale oder systemische Antibiotika ergänzend eingesetzt werden.
Funktionskontrolle und Bissanalyse: Fehlbelastungen durch Knirschen oder Pressen können gelockerte Zähne zusätzlich destabilisieren. Eine Aufbissschiene oder funktionelle Korrektur kann helfen, die Restsubstanz zu schützen.
Schienung gelockerter Zähne: Bei moderater Lockerung kann eine temporäre oder dauerhafte Schienung mehrere Zähne miteinander verbinden. Dadurch wird die Kaubelastung gleichmäßiger verteilt und die Prognose einzelner Zähne verbessert.
Wichtig: Nicht jeder Zahn mit Knochenverlust ist automatisch verloren. Die Entscheidung basiert immer auf individueller Befundlage, Mobilitätsgrad und Restknochenhöhe.
Kann man die Knochendichte nach dem 30. Lebensjahr steigern?
Ja, man kann die Knochendichte nach dem 30. Lebensjahr steigern, aber es wird zunehmend schwieriger, da die Knochenmasse auf natürliche Weise abnimmt. Obwohl das Knochenaufbaupotenzial vor dem 30. Lebensjahr am höchsten ist, ist es mit konsequenter Aufmerksamkeit und einem gesunden Lebensstil immer noch möglich, die Knochendichte bis ins Erwachsenenalter zu steigern oder aufrechtzuerhalten. Essen für starke Knochen: Verzehren Sie Lebensmittel, die reich an Kalzium und den Vitaminen D und K sowie Magnesium sind. Kraftübungen: Aktivitäten wie Gehen, Joggen, Tanzen und Widerstandstraining stimulieren den Knochenumbau. Änderungen des Lebensstils: Mit dem Rauchen aufhören und den Alkoholkonsum einschränken, ein gesundes Gewicht halten. Regelmäßige Kontrolluntersuchungen und Knochendichtetests: Ein DEXA-Scan kann die Knochengesundheit beurteilen und dabei helfen, den Fortschritt zu verfolgen.
Was kann man tun, wenn sich der Kieferknochen zurückbildet? Kann man da Abhilfe schaffen?
Wenn sich der Kieferknochen bereits deutlich zurückgebildet hat, stehen rekonstruktive Maßnahmen im Vordergrund. Ziel ist hier der strukturelle Wiederaufbau von Knochenvolumen, um Implantate zu ermöglichen oder die anatomische Stabilität wieder herzustellen. Anders als bei der reinen Zahnerhaltung geht es in diesem Abschnitt um regenerative und chirurgische Verfahren.
Knochentransplantation: Bei ausgeprägtem Defizit kann ein Kieferknochenaufbau durchgeführt werden. Hierbei wird Eigenknochen, tierisches oder synthetisches Material eingebracht, um verlorenes Volumen wiederherzustellen und die Basis für Implantate zu schaffen.
Gesteuerte Knochenregeneration (GBR): Mithilfe spezieller Membranen wird ein geschützter Raum geschaffen, in dem sich Knochenzellen ungestört regenerieren können. Diese Methode wird häufig implantatvorbereitend eingesetzt.
Zahnimplantate und Osseointegration: Nach erfolgreichem Knochenaufbau kann ein Zahnimplantat eingesetzt wird. Durch Osseointegration verwächst das Implantat mit dem Knochen und sorgt langfristig für funktionelle Belastungsstimulation.
Plättchenreiche Plasmatherapie (PRP): PRP kann ergänzend zur Unterstützung der Wundheilung eingesetzt werden. Die Evidenz zur nachhaltigen Knochenneubildung ist jedoch individuell unterschiedlich zu bewerten.
Langfristige Stabilisierung: Nach rekonstruktiven Eingriffen sind regelmäßige Kontrollen, professionelle Zahnreinigungen und entzündungsfreie Verhältnisse essenziell.
Häufig gestellte Fragen zu Zahnknochenabbau
Beeinflusst Zahnknochenabbau im Laufe der Zeit das Erscheinungsbild des Gesichts?
Ja. Ein fortschreitender Knochenabbau kann die knöcherne Abstützung des Kiefers reduzieren, was zu einer subtilen Gesichtsabsenkung, schmaleren Lippen und ausgeprägteren Nasolabialfalten führen kann. In fortgeschrittenen Fällen kann das untere Gesichtsdrittel aufgrund einer verminderten vertikalen Dimension verkürzt erscheinen.
Wie schnell schreitet Zahnknochenabbau nach einer Zahnextraktion voran?
Die Knochenresorption kann bereits wenige Wochen nach der Extraktion einsetzen. Der deutlichste Volumenverlust tritt in der Regel innerhalb der ersten 3–6 Monate auf, insbesondere wenn kein Implantat eingesetzt oder keine knochenerhaltende Maßnahme durchgeführt wird.
Kann Zahnknochenabbau auch bei guter Mundhygiene auftreten?
Ja. Obwohl eine unzureichende Mundhygiene ein wesentlicher Risikofaktor ist, können auch genetische Prädisposition, systemische Erkrankungen wie Diabetes mellitus, Rauchen oder chronische Entzündungen trotz sorgfältiger Zahnpflege zum Knochenabbau beitragen.
Ist Zahnknochenabbau auf herkömmlichen Röntgenaufnahmen sichtbar?
In den meisten Fällen ja. Standardisierte Panorama- oder periapikale Röntgenaufnahmen können eine Reduktion der Knochenhöhe zeigen, während eine dreidimensionale DVT- bzw. CBCT-Diagnostik detailliertere Informationen über Knochenvolumen und -dichte liefert.
Beschleunigt das Tragen von Prothesen den Zahnknochenabbau?
Herausnehmbare Total- oder Teilprothesen stimulieren den Kieferknochen nicht in gleicher Weise wie natürliche Zähne oder Implantate. Langfristig kann diese fehlende funktionelle Belastung zu einer fortschreitenden Knochenresorption in zahnlosen Arealen führen.
Kann eine kieferorthopädische Behandlung helfen, Zahnknochenabbau zu verhindern?
Bei korrekter Planung kann eine kieferorthopädische Therapie die Okklusion verbessern und traumatische Belastungen reduzieren, wodurch die parodontalen Stützstrukturen indirekt geschützt werden. Bereits verlorener Knochen kann dadurch jedoch nicht regeneriert werden.
Haben Raucher ein höheres Risiko für Zahnknochenabbau?
Ja. Nikotinkonsum vermindert die Durchblutung des Zahnfleisches, beeinträchtigt die Wundheilung und erhöht die Anfälligkeit für Parodontalerkrankungen – Faktoren, die das Risiko für fortschreitende Knochenzerstörung deutlich steigern.
Welche langfristigen Risiken bestehen bei unbehandeltem Zahnknochenabbau?
Unbehandelter Knochenabbau kann langfristig zu Zahnlockerung, Zahnverlust, Okklusionsstörungen und komplexeren restaurativen Versorgungen führen. Eine frühzeitige Diagnose ermöglicht in der Regel konservativere und prognostisch sicherere Therapieoptionen.
Weitere Informationen finden Sie unter Knochenschwund im Kiefer stoppen und Kieferknochenaufbau kosten, Nach einer Knochenaufbau
Auch wenn schwerer Knochenverlust nur schwer vollständig rückgängig gemacht werden kann, können moderne zahnärztliche Behandlungen die Funktion wiederherstellen und in ausgewählten Fällen die verlorene Knochenstruktur teilweise wiederaufbauen.

